Las lesiones cerebrales me apasionan y me abruman a la vez. Me apasionan porque son un reflejo de la complejidad del cerebro y estudiarlas te ayuda a descubrir una pequeña parte de éste que no conocías. No obstante, me abruman precisamente por lo mismo, por su complejidad. A nivel teórico es interesante, pero saber que el cerebro está expuesto a tanta vulnerabilidad, cuanto menos abruma. La suerte es que contamos con buenísimos profesionales que dedican su vida a reducirla lo máximo posible.
En este artículo haré un breve recordatorio, pero para entender mejor todo lo que voy a explicar, recomiendo que primero leáis el artículo LEUCOARAIOSIS: ¿qué pasa si nuestro cerebro pierde sustancia blanca?, en el que hablo más en profundidad lo que es, de dónde viene la palabra Leucoaraiosis, de las lesiones en sustancia blanca…, entre otras cosas.
Índice de Contenido
- ¿Qué es la Leucoaraiosis?
- FISIOPATOLOGÍA: ¿qué pasa en el cerebro?
- Leucoaraiosis periventricular
- Leucoaraiosis subcortical
- Conclusiones de la Fisiopatología
- FACTORES DE RIESGO: ¿a qué se puede deber?
- Conclusión
- Bibliografía
¿Qué es la Leucoaraiosis?
La Leucoaraiosis el hallazgo radiológico que muestra la pérdida de densidad de la sustancia blanca del cerebro.
Como sabéis, no es una patología en sí, sino un concepto que describe una lesión en la sustancia blanca, concretamente en la zona periventricular o subcortical del cerebro.
FISIOPATOLOGÍA: ¿qué pasa en el cerebro?
Para entender cómo impacta la Leucoaraiosis en nuestra vida, tenemos que entender primero el proceso por el que se produce la lesión. De esta manera podremos, no solo entender, sino también intervenir de una manera más eficaz.
Leucoaraiosis periventricular
Podemos hablar de tres procesos distintos, los cuales confluyen en un aumento del líquido intersticial que, al aumentar los niveles de suero mielinotóxico, degeneran la mielina, haciendo que pierda densidad (LEUCOARAIOSIS) y la podamos observar como hiperintensidad en una RM-T2.
PÉRDIDA DE LA BARRERA EPENDIMARIA
La BARRERA EPENDIMARIA está formada por células que regulan el intercambio hídrico entre el sistema ventricular y el resto del cerebro. Si esta barrera se pierde, el líquido se descontrola e invade la zona del cerebro que no debería de invadir, deteriorando las neuronas.
HIPERTENSIÓN
La HIPERTENSIÓN aumenta el volumen de sangre en las arterias, lo que hace que ocupen más espacio y presionen la zona de los ventrículos. Esto va causando una ventriculomegalia (los ventrículos crecen de tamaño) y provoca que haya una mayor cantidad de líquido periventricular que deteriora la mielina de los axones.
ATROFIA CEREBRAL
La ATROFIA CEREBRAL es el proceso por el que el cerebro se va degenerando. Esto hace que haya menor bombeo de sangre en el cerebro y, por tanto, los fluidos cerebrales van a menor velocidad. Al ir a menor velocidad, se ocupa menos espacio, el cual invade el líquido periventricular y va deteriorando la mielina de los axones.
ESQUEMA

Leucoaraiosis subcortical
Podemos hablar de tres procesos distintos, aunque relacionados con los que he explicado en la Leucoaraiosis Periventricular.
Todos estos procesos confluyen en un aumento del líquido intersticial que, al aumentar los niveles de suero mielinotóxico, degeneran la mielina, haciendo que pierda densidad (LEUCOARAIOSIS) y la podamos observar como hiperintensidad en una RM-T2.
HIPERTENSIÓN SISTÓLICA MANTENIDA
Como he explicado más arriba, la HIPERTENSIÓN aumenta la presión sobre los ventrículos haciéndolos más grandes, lo que hace que aumente el líquido intersticial/periventricular. Si esto se mantiene en el tiempo, aumentan tanto los niveles de suero mielinotóxico que provocan una gliosis (aumento de células glía), lo que a su vez genera péptidos vasoactivos que ahogan al centro oval (hipoxia), y degenera la mielina, aumentando todavía más la cantidad de líquido intersticial.
Si os dais cuenta, es un bucle constante.
ARTERIOPATÍA DEGENERATIVA
La ARTERIOPATÍA DEGENERATIVA hace referencia a la degeneración de las arterias debido a la hipertensión, la diabetes… Esta degeneración hace que se pierda la barrera hematoencefálica (BHE) y aumente el líquido intersticial.
A su vez, si las arterias se degeneran, el centro oval se vuelve a ahogar (hipoxia).
HIPOXIA DEL CENTRO OVAL
El centro oval puede sufrir HIPOXIA por degeneración de las arterias o porque unos péptidos vasoactivos las constriñen hasta infartarlas. Estos microinfartos degeneran la mielina, ya que el centro oval es el punto de reunión de las fibras de la Sustancia Blanca. La mielina se degenera y aumenta el líquido intersticial.
ESQUEMA

Conclusiones de la Fisiopatología
- La Leucoaraiosis Periventricular está más vinculada a la atrofia cerebral, a la pérdida de la barrera ependimaria y a factores vasculares, como la hipertensión y la isquemia.
- La Leucoaraiosis Subcortical está más vinculada a la isquemia crónica y a la hipoxia del centro oval.
FACTORES DE RIESGO: ¿a qué se puede deber?
No hay una sola causa que explique la pérdida de densidad de la sustancia blanca. Más bien podemos hablar de factores de riesgo que aumentan la probabilidad de que se dé, debido a que afectan a la microcirculación cerebral y esto favorece la desmielinización de los axones, lo que hace que la sustancia blanca pierda densidad.
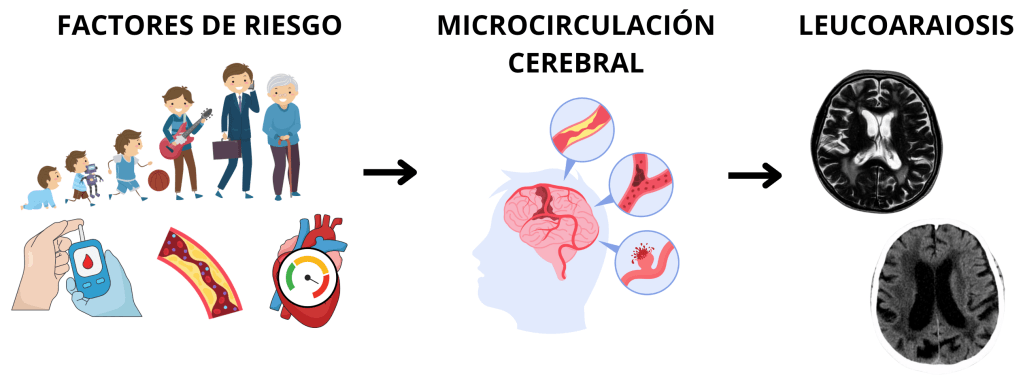
Los factores que se han visto más relacionados han sido:
- La edad: relacionada con la degeneración mielínica primaria (la degeneración no se produce como consecuencia de una lesión). Es decir, la Leucoaraiosis es un proceso habitual en el envejecimiento, sin que tenga que haber una enfermedad de por medio*.
*recordemos que la Leucoaraiosis no es patológica en sí misma.
- La hipertensión arterial.
Otros se han estudiado con menos profundidad pero también podrían tener relación con la leucoaraiosis:
- La diabetes mellitus: relacionada con la degeneración de las arterias.
- Las enfermedades cardíacas.
- Las estenosis arteriales.
Conclusión
La fisiopatología es uno de los aspectos que me resultan más complejos y curiosos de mi formación como neuropsicóloga. He intentado sintetizar lo máximo posible la información sobre la fisiopatología de la Leucoaraiosis. En realidad, si leéis los artículos veréis que la fisiopatología no está tan clara, pero aquí he recogido la información más importante para hacernos una idea de por qué se produce.
Ya sabéis que cualquier duda me la podéis dejar en comentarios o por privado 🙂
Nos leemos en otros artículos,
Sara
Bibliografía
Jiménez, I. M. G., Agulla, J., Pouso, M. T., Sabucedo, M., Rodríguez‐Yáñez, M., Sobrino, T. L., Brea, D., Blanco, M., Leira, R. A., & Castillo, J. (2008). Deterioro cognitivo asociado a la leucoaraiosis: fisiopatología, manifestaciones clínicas y tratamiento. Revista de Neurologia, 47(10), 536. https://doi.org/10.33588/rn.4710.2008386
Olier, J., Tuñón, T., Delgado, G., Gállego, J., Lacruz, F., Manubens, J., Martínez-Peñuela, J., Ferrer, L. (2009). Fisiopatología de la leucoaraiosis. Correlación anatomo-radiológica con resonancia magnética. Anales del Sistema Sanitario de Navarra, 21(3), pp. 99-102.
Sun, L., Lin, H., Li, Y., Chen, X., Liu, R., & Ma, J. (2022). Pathogenesis and research progress in leukoaraiosis. Frontiers In Human Neuroscience, 16. https://doi.org/10.3389/fnhum.2022.902731
